作者:上海市护理学会
来源 Kim J, Choi D, Yeo MS, et al. Effects of Patient-Directed Interactive Music Therapy on Sleep Quality in Postoperative Elderly Patients: A Randomized-Controlled Trial [J]. Nat Sci Sleep, 2020, 12: 791-800.
患者导向的互动音乐疗法对老年患者术后睡眠质量影响的随机对照试验
1. 背景
睡眠不足或中断是重症监护室(ICU)的常见问题。环境和个人因素都会导致睡眠问题,并可能导致谵妄、死亡率和ICU/住院时间的增加。
增加患者的参与是音乐疗法促进老年ICU患者睡眠的主要关注点。此外,促进睡眠和休息可以通过调节白天和晚上的能量消耗来实现;由于昼夜节律的紊乱干扰了睡眠-觉醒周期,因此需要持续不断的干预措施来实现老年ICU患者的恢复性睡眠。因此,本研究的目的是比较两种不同的干预措施(患者导向的互动音乐疗法和被动聆听)对入住ICU的术后老年患者的睡眠质量和褪黑激素/皮质醇水平的影响,以及调查音乐疗法对临床结果的影响。
2. 对象与方法
2.1 随机化
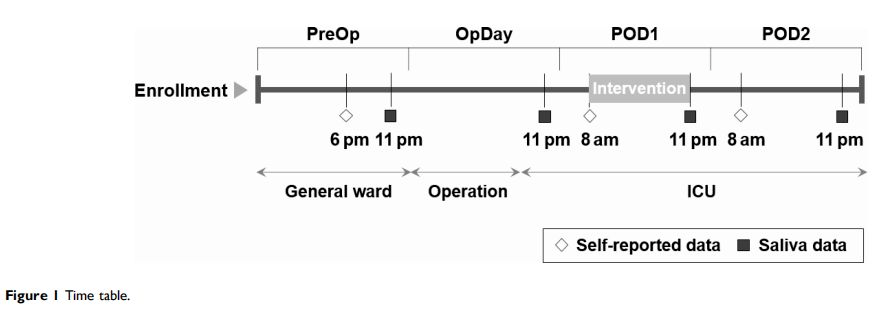
患者在术后入住ICU期间接受了完全知情的互动音乐治疗。研究人员通过网络系统(REDCap)使用1组可重复的计算机生成的随机数,将患者随机分配到3组(患者导向的互动音乐治疗组、被动聆听组、对照组)。排除标准:包括神经精神病史、酗酒、痴呆、认知功能受损、脑梗塞、短暂性脑缺血发作、严重肝病、肾病、糖尿病、入院前有睡眠障碍以及紧急手术。图1是研究过程的示意图。
2.2 患者导向的互动音乐疗法干预
互动音乐治疗(IMT)组参加了(a)白天由有资质的音乐治疗师实施的音乐治疗和(b)晚上的个人音乐聆听。白天,患者在上午10点和晚上12点之间参加大约15~20分钟的个人音乐治疗干预,干预由以下顺序组成:在音乐中进行呼吸练习,互动音乐制作,然后是同样的呼吸练习。音乐任务的类型和参与程度根据患者的身体和情绪状态而变化。干预以呼吸练习结束,以便提醒患者在ICU住院期间或晚上听音乐时如何自我启动简单的练习。
在晚上,我们提供了耳机和MP3播放器,参与者可以在晚上8—10点之间听30分钟的音乐。在听音乐之前,音乐治疗师评估每个患者是否愿意听所提供的音乐列表。然后鼓励每个参与者在听音乐的同时进行这项练习。如果患者要求停止参与,或者医疗专家判断患者的医疗状况使他们无法继续参与,他们就会从研究中退出。
2.3 被动听音乐干预
被动听音乐(PL)组在晚上听音乐,白天没有音乐干预。与IMT组一样,听音乐的时间为30分钟。MP3播放器被设定为在30分钟后自动关闭。所选的音乐在以前的研究中被认为是放松的。选择了古典音乐或现代器乐,包括Air for G string, Allemande, Canon, Nocturne, and Swan。在听音乐之前,向每个患者展示了治疗师预先选择的音乐清单。如果患者选择不听所提供的音乐,则出示另1份预先选择的音乐清单。如果患者要求停止听音乐,他们就会从研究中退出。
2.4 结局指标
手术前,为了评估睡眠质量和持续时间,对所有参与者采用理查兹-坎贝尔睡眠量表(Richards-Campbell Sleep Questionnaire,RCSQ)调查。40项恢复质量评分量表(Quality of Recovery-40 questionnaire,QOR40)用于评估全身麻醉后的恢复质量。RCSQ和QOR40在术后第1天和第2天的上午8—9点之间测量1次。在ICU住院期间,所有受试者每天3次用ICU意识紊乱评估方法(Confusion Assessment Method for the ICU,CAM-ICU)进行术后谵妄的筛查。疼痛用数字评分表(NRS)进行评估。每天至少使用NRS评估术后疼痛4次,并控制疼痛,使NRS不超过4分。为了测量皮质醇和褪黑激素,使用含有棉签的商用Salivette®管在手术前的每天晚上9点、手术当天和手术后1天收集唾液。
3. 结果
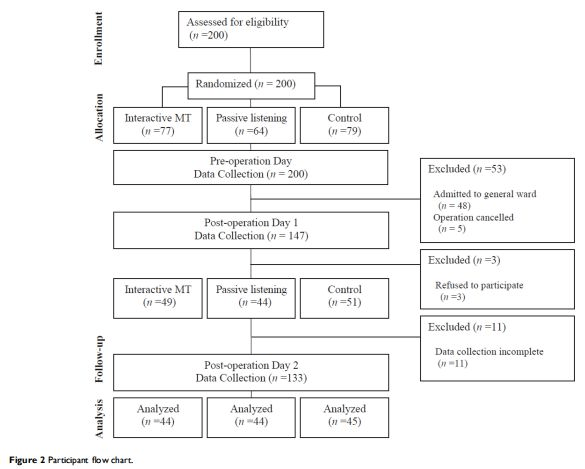
共有200例患者被纳入本研究(图2),其中48例改变术后计划并在术后转入普通病房的患者和5例取消手术的患者外,其余147例患者被纳入该项研究。共有133例患者被纳入最终分析, 3例患者拒绝参与研究,11例患者失访。没有受试者在参与研究后拒绝听音乐。3组之间在人口统计学方面无差异。患者的结果包括ICU/住院时间、病死率和谵妄在各组之间无显著差异。
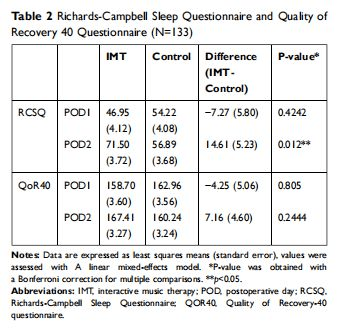
3.1 睡眠质量和手术后的恢复质量
在术后第2天用RCSQ评估的睡眠质量,IMT组比对照组有明显改善(表2)。干预后,IMT组与对照组的RCSQ值的平均值和标准差有统计学差异,为71.50±26.07 vs 56.89±23.77(P=0.007),当RCSQ显示组间差异显著时,进行了Bonferroni校正的事后分析(P=0.00021)。干预后QOR40值的平均值和标准差无统计学意义,167.40±22.16 vs 160.20±22.49(P=0.1338)。
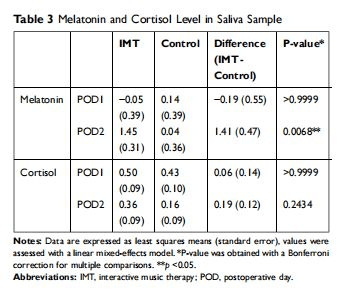
3.2 唾液中的生物标志物、褪黑激素和皮质醇
与对照组相比,IMT组在术后第1天的唾液褪黑激素水平升高(1.45 vs 0.04,P=0.0068)。3组之间未发现皮质醇水平的明显差异(表3)。
4.讨论
充足的睡眠对于危重患者的康复和预防谵妄是必需的。许多补充和替代措施,包括听音乐、按摩和环境改造,都被用来减轻干扰睡眠的因素。提供音乐可以是促进危重患者睡眠的有效方法,而患者主导的互动治疗在治疗上可能优于被动聆听患者的结果。我们观察到,互动音乐治疗可以改善术后老年患者的睡眠质量,而不是常规护理或被动聆听音乐。
研究结果提示,患者导向的互动式音乐疗法可能是解决危重患者睡眠相关问题的一个潜在选择。催眠剂(包括苯二氮卓和丙泊酚)已在临床领域使用多年,以促进睡眠,但与谵妄有关,不再推荐使用。抗精神病药和抗抑郁药是最广泛使用的缓解焦虑和改善睡眠的药物;然而,它们的使用可能因心律失常等不良反应而变得复杂。互动式音乐疗法和被动式音乐疗法的主要区别是患者对音乐任务的参与程度,以刺激他们的身体和情绪状态。重症监护室的音乐疗法作为一种通过掩盖环境声音来转移疼痛或负面情绪的工具,已经引起了人们的兴趣。
导读思考
美国音乐治疗协会将音乐治疗定义为卫生专业人员使用个性化的音乐聆听作为治疗工具,包括创作、歌唱、随音乐移动和/或聆听音乐,以促进身体、情感、认知和社会化需求之间的平衡,从而改善沟通障碍,释放情绪,并促进身体康复。基于音乐的干预是由医疗机构在ICU环境中提供的非药物治疗,并且干扰目前用于治疗的药物和常规生理治疗的风险很低。重症医学会(Society of Critical Care Medicine)在2018年提出了疼痛、激动/镇静、谵妄、不动(康复/移动)和睡眠(干扰)(PADIS)指南,并建议将基于音乐的干预纳入非药物多成分策略,以缓解不适症状,缓解或减少疼痛、焦虑和镇静剂的使用,并促进睡眠。
导读推荐文献
[1] Hansen IP, Langhorn L, Dreyer P, Effects of music during daytime rest in the intensive care unit [J]. Nurs Crit Care, 2018, 23(4): 207-213.
[2] Hu RF, Jiang XY, Hegadoren KM, et al. Effects of earplugs and eye masks combined with relaxing music on sleep, melatonin and cortisol levels in ICU patients: a randomized controlled trial [J]. Crit Care. 2015, 19(1): 115.
[3] Su CP, Lai HL, Chang ET, et al. A randomized controlled trial of the effects of listening to non-commercial music on quality of nocturnal sleep and relaxation indices in patients in medical intensive care unit [J]. J Adv Nurs, 2013, 69(6): 1377-1389.
[4] Chang ET, Lai HL, Chen PW, et al. The effects of music on the sleep quality of adults with chronic insomnia using evidence from polysomnographic and self-reported analysis: a randomized control trial [J]. Int J Nurs Stud, 2012, 49(8): 921-930.
[5] Kakar E, Venema E, Jeekel J, et al. Music intervention for sleep quality in critically ill and surgical patients: a meta-analysis [J]. BMJ Open, 2021, 11(5): e042510.
导读供稿:重症监护专委会
导读思考:吴文艳 上海中医药大学附属龙华医院
审阅:庹焱
版式编辑:朱晓珺
本文转载自其他网站,不代表健康界观点和立场。如有内容和图片的著作权异议,请及时联系我们(邮箱:guikequan@hmkx.cn)
本文来自投稿,不代表长河网立场,转载请注明出处: http://www.changhe99.com/a/jnd7bWkQwJ.html

![护肤小技巧几个容易被忽视的护肤小技巧:[1]清洁篇](http://www.changhe99.com/static/pic/lazy.png)